白内障とは
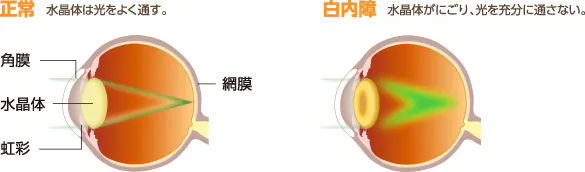 人の眼をカメラと例えると、水晶体はレンズの役割を担い、外からの光に対してピントを調節する働きをします。
人の眼をカメラと例えると、水晶体はレンズの役割を担い、外からの光に対してピントを調節する働きをします。
白内障を発症すると、水晶体内のたんぱく質が変性して濁ってしまうため、ピントが調整できなくなります。
白内障の症状
 白内障になると水晶体が濁ることで様々な症状をきたします。水晶体の濁り度合いは人によって違うので、症状も異なります。主な症状としては、眼がかすむ、ぼやける、視力の低下、視界が暗くなる、ものが二重に見える、眩しい、明るいところで見えづらくなるなどが挙げられます。基本的に白内障のみの場合は痛みや充血は起こりません。
白内障になると水晶体が濁ることで様々な症状をきたします。水晶体の濁り度合いは人によって違うので、症状も異なります。主な症状としては、眼がかすむ、ぼやける、視力の低下、視界が暗くなる、ものが二重に見える、眩しい、明るいところで見えづらくなるなどが挙げられます。基本的に白内障のみの場合は痛みや充血は起こりません。
白内障が進行すると
水晶体の濁り方も人によって差があり、周辺部から濁りが始まる場合や、中心部から濁っていく場合、水晶体を包み込んでいる袋(嚢※)の濁りの場合などがあります。中心部は視力に重要な部分のため、濁ってくると視力低下を早く感じやすくなり、眼がかすむ、暗く見える、まぶしく感じるなどの症状が出てきます。主に袋(※)の濁りのみの場合は、まず眩しさ(まぶしさ)を感じやすくなります。いずれにせよ進行していくと、瞳孔から見える黒目部分が白、もしくは黄色っぽく見えるようになります。
少しでも異常を感じた場合は、すぐに当院までご相談ください。
白内障の原因
白内障の原因として最も多いのは加齢によるもので、「加齢性白内障」と呼ばれます。個人差はあるものの、誰しもが加齢に伴って老廃物の蓄積、水晶体内部の酸化が原因で水晶体は濁ってしまいます。このように一種の老化現象のため、高齢になるほどリスクが上がるの注意しましょう。
他にもアトピー性皮膚炎や糖尿病などの全身疾患、放射線やステロイドなど薬剤の副作用、眼外傷による合併症、風疹など先天性のもの、ぶどう膜炎などの眼疾患の合併症として発症することもあります。
白内障の種類
加齢性白内障(老人性白内障)
加齢性白内障(別名「老人性白内障」)は、名前のとおり加齢が原因で起こる白内障で、誰しもが起こる可能性のある老化現象の1つとされています。水晶体は主にタンパク質と水分からできており、タンパク質は加齢や長年にわたる紫外線曝露など様々な影響を受けて徐々に変化して濁っていきます。そして、水晶体全体が濁ってくると視力低下を招くことになります。
一般的に、白内障は老化(加齢)に伴って発症すると認知されており、高齢の人ほど発症率は高くなりますが、それに限らず若年性発症することもあります。老人性白内障の場合は水晶体周囲から濁っていくため、初期は自覚症状に乏しく、中心部まで濁った時点で気づくケースは少なくありません。眼科検査で確認されて初めて気付くこともあります。
糖尿病性白内障
糖尿病性白内障は、水晶体後ろ側にある後嚢といわれる水晶体を包み込んでいる袋が中央から濁っていく特徴があり、視力障害や羞明(まぶしさ)が初期から現れやすい疾患です。
現在のところ、明らかな原因は究明されていませんが、糖尿病によって血糖値が慢性的に上がってポリオール代謝が亢進することで、発症するとされています。
ポリオール代謝とは、グルコース(ブドウ糖)とソルビトールに変換され、さらにフルクトース(果糖)に変換される流れの事を言います。
慢性的に高血糖値の状態が続くと、不要な糖を排出する動きが活発になり、細胞内のソルビトールとフルクトースの濃度が急激に上昇します。ソルビトールは水晶体内に蓄積しやすい特性を持っており、白内障を引き起こす原因となります。
アトピー性白内障
アトピー性皮膚炎は明確な原因は現在のところわかっておらず、免疫異常やかゆみに対してかきむしったりすることが原因ではないかと考えられています。
発症すると、約30%の患者様が白内障を併発するとされています。
先天性白内障
先天性白内障は、主に遺伝的な原因、胎盤内での風疹に感染することが発症原因とされており、生まれつき水晶体に濁りがある状態です。
先天性白内障は大きく2種類に分けられ、生まれた時点で症状があるものと、成長に伴って症状が現れる「発達性白内障」があります。
症状は急激に進行することは稀で、経過観察での治療が主になりますが、水晶体の濁りが強かったり、見え方に問題があったりする場合は緊急で手術を検討する必要があります。
注意点として、赤ちゃんは自身で状態を言葉で明確に伝えられないため、親御様がしっかり見てあげる必要があります。生後間もない頃は視力は未発達な状態で、生後8歳頃までには大人と同じくらいの視力まで成長するとされていますが、白内障を放置しておくと弱視の原因となってしまいます。
外傷性白内障
外傷性白内障は、ケガなどで眼に強い衝撃を受けてダメージが水晶体に及んだり、強い炎症が起こった場合に発症する白内障です。よくあるケースとしては野球やテニスなどのスポーツでのケガですが、他にも眼内手術時に水晶体に傷がついて発症するケースもあります。
外傷の程度によっては水晶体を固定するチン小帯が弱体化して「水晶体亜脱臼」を起こしたり、水晶体を包む水晶体嚢が裂け、手術では対応できない場合や眼球レンズが挿入できなくなることもあります。症状は急激に悪化するケースが多く、すぐに手術が必要となるケースがほとんどですが、稀にケガから数年後に症状が出るケースもあるので注意が必要です。
その他
放射線やステロイドなど薬剤の副作用で発症することもあるので、問診票において病歴・既往歴や治療歴などについての記載も大切な情報となりますので、よろしくお願いいたします。
白内障の検査
視力検査
 まずは視力検査を行います。「どれくらい視力が悪くなっていたら手術を検討するべきですか?」とご質問を頂くケースが多いですが、視力の数値だけではなく、患者様が生活に支障をきたしているかなども考慮して検討する必要があります。お車を仕事やプライベートで運転される方は視力1.0以上が望ましいとか、免許更新はしたいので両眼での矯正視力が0.7以上必要であるとか、普段からお家の中で生活することが多い場合には0.7以下でも不便ないとされていますが、それぞれ感じ方には個人差があります。
まずは視力検査を行います。「どれくらい視力が悪くなっていたら手術を検討するべきですか?」とご質問を頂くケースが多いですが、視力の数値だけではなく、患者様が生活に支障をきたしているかなども考慮して検討する必要があります。お車を仕事やプライベートで運転される方は視力1.0以上が望ましいとか、免許更新はしたいので両眼での矯正視力が0.7以上必要であるとか、普段からお家の中で生活することが多い場合には0.7以下でも不便ないとされていますが、それぞれ感じ方には個人差があります。
屈折検査
屈折検査では、近視、遠視、乱視の程度を確認します。
眼圧検査
シュッと風を当てて眼の硬さ(眼圧)を調べる検査で、風(空気)にびっくりしたりするので中には苦手な方もおられる検査ですが高眼圧症や緑内障の疑いがないかの評価に有用といわれています。
ただ、以前は眼圧の上昇が緑内障の原因と考えられてきましたが、最近では眼圧が正常範囲内であっても緑内障を発症する「正常眼圧緑内障」が増えています。
それから、手術を控える可能性がある場合は、術後に炎症で眼圧上昇することもあるので、元々の眼圧を把握することは指標にもなるので大切です。
眼底検査
眼底検査では、白内障以外に視力検査の原因となる疾患がないかを検査できます。
その他
手術適応となった際には、これ以上の追加検査が必要となります。
白内障の治療
初期の白内障の治療方法
 白内障の初期段階と診断された場合、主な治療法は点眼治療となります。しかし、点眼を行っても水晶体は透明な状態にもどるわけではなく、あくまでも進行を抑える目的で使用します。
白内障の初期段階と診断された場合、主な治療法は点眼治療となります。しかし、点眼を行っても水晶体は透明な状態にもどるわけではなく、あくまでも進行を抑える目的で使用します。
白内障は初期段階では自覚症状に乏しく、少し進行しても左右の眼で進行状況が異なるため、片方の眼が見えにくくなっていても、もう片方の眼がカバーするので症状を認識できないことがあります。
そこで、時々左右どちらか隠しての見え方などセルフチェックすることをお勧めします。
点眼薬による治療
初期段階の白内障の治療に対して使用される点眼薬は以下の2つです。
ピレノキシン製剤
ピレノキシン製剤は白内障の原因となるキノイド物質の成長を抑え、水晶体の濁りを抑制(防止)して、進行を抑えることを目的として使用されます。
グルタチオン製剤
グルタチオン製剤は白内障が進行することで減少するグルタチオンの不足を補う抗酸化物質で、白内障による透明性を保つ働きがあります。白内障の発症予防や進行抑制効果を期待できます。
上記に挙げた点眼薬は、現在の医薬品有効試験と同等の基準で評価はされていないため、効果は限定的で個人差があります。
進行した白内障の治療方法
白内障が原因となって、生活に支障をきたすような霧視(かすみ)や視力低下の場合には、濁った水晶体のみを取り除き、代わりに人工眼内レンズを挿入する外科手術が必要になります。
手術を検討する項目の一つとして視力の数値がありますが、日常生活に支障が出てきた時点で手術を行うことをお勧めします。
当院では手術を行っておりませんが、手術を必要とする場合は関連のクリニック、病院をご紹介させて頂きます。そして、その後は院長自身が手術経験も豊富に積んできた経緯から、ある程度落ち着いた段階で術後のフォローアップはさせていただいていますのでご安心ください。






